Spasticità muscolare
Cosa è?
La spasticità è una condizione caratterizzata da un anomalo incremento del tono muscolare. E’ solitamente secondaria a condizioni patologiche di natura e gravità estremamente variabili, incluse forme ereditarie.
Come è facile intuire, la spasticità è solitamente invalidante e necessita di adeguato trattamento e inquadramento.
Cause della spasticità muscolare
La spasticità è determinata dallo spasmo di uno o più muscoli (scheletrici) con associato una accentuazione dei cosiddetti riflessi di stiramento. Questi ultimi sono riflessi che, in condizioni normali, consentono di mantenere costante la lunghezza di un muscolo, anche quando viene stirato o allungato.
Le malattie di base che possono determinare questa condizione sono molte e prevedono, in genere, una lesione del cosiddetto primo motoneurone (sindrome piramidale). Tra le altre abbiamo:
- Ictus cerebrale
- Lesioni del midollo spinale (es. siringomielia)
- Malattie infiammatorie e demielinizzanti
Essa si associa, solitamente, ad altri sintomi come dolore (per la contrazione continua) e ovviamente debolezza muscolare e impedimento nei movimenti. A lungo termine, la contrazione continua può determinare accorciamenti tendinei e anomalie articolari.
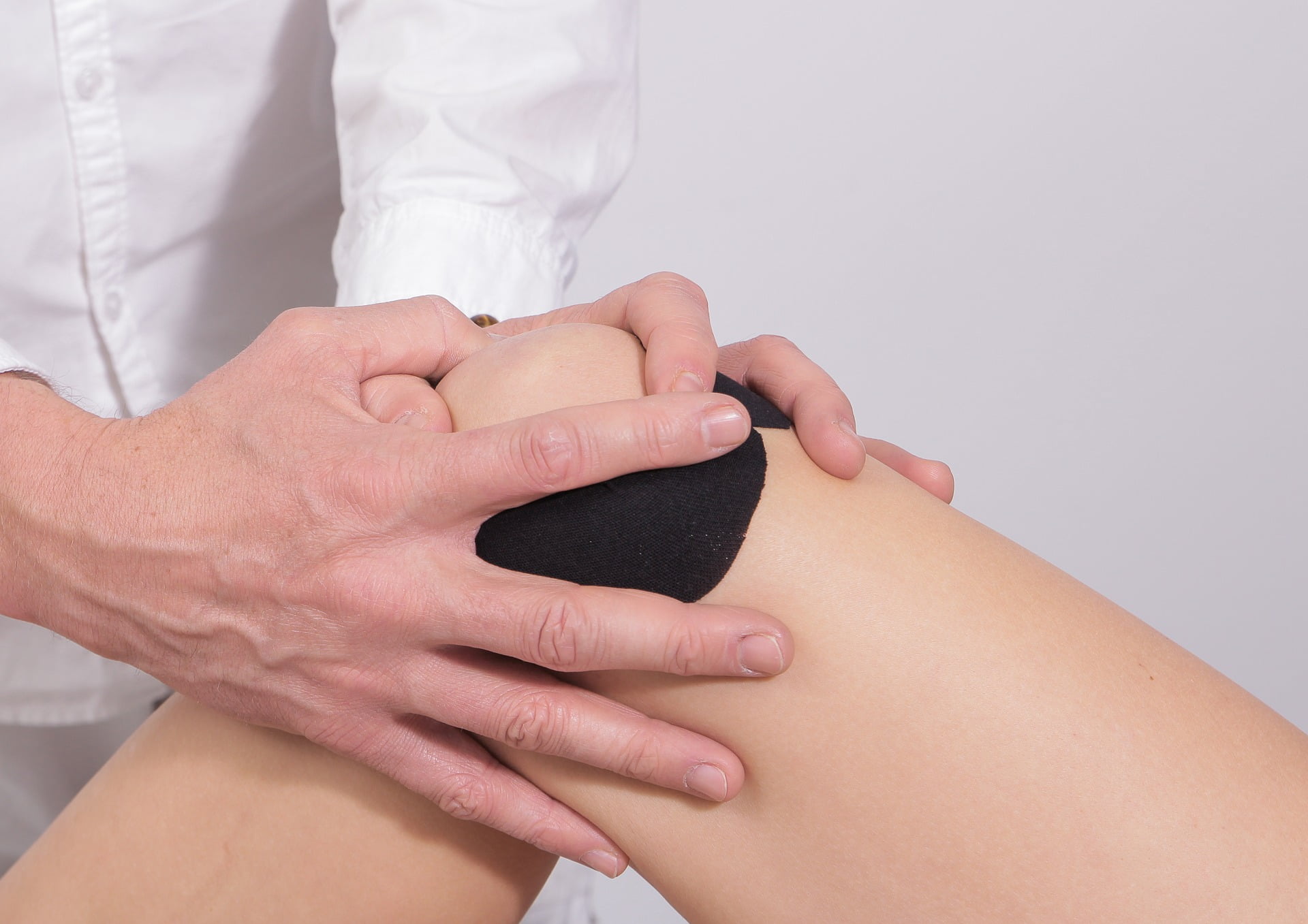
Diagnosi
La diagnosi è sostanzialmente clinica. Lo specialista neurologoÈ un medico specializzato nella diagnosi e trattamento dell... valuterà il trofismo e il tono dei muscoli, stimando la resistenza opposta dagli arti alla mobilizzazione passiva (muovere le braccia o le gambe). La cosiddetta scala di Ashwort assegna un punteggio alla spasticità muscolare da 0 (assenza) a 4 (movimento impossibile).
Trattamento della spasticità muscolare
Laddove possibile è necessario minimizzare o trattare le cause che determinano la spasticità muscolare. E’ comunque possibile – e necessario – limitare il fenomeno con approcci terapeutici diversi eseguiti in contemporanea. Al trattamento farmacologico è infatti opportuno affiancare una terapia fisioterapica, anche per limitare gli effetti osteoarticolari.
Tra i farmaci a disposizione abbiamo:
- benzodiazepine (diazepam, clonazepam) hanno effetti limitati e determinano numerosi effetti collaterali, come la sonnolenza.
- tizanidina (Sirdalud): è un miorilassante largamente utilizzato e somministrato per via orale. Può dare sedazione, debolezza e vertigini. A livello del sistema cardiovascolare può dare ipotensione e bradicardia. E’ disponibile in compresse da 2, 4 e 6mg (dose giornaliera comune da 4 a 12-18mg/die in 2-3 somministrazioni).
- baclofen (Lioresal). E’ disponibile in formulazioni per via orale o per infusione intratecale. Può dare sedazione eccessiva, vertigini e debolezza. La somministrazione intetecale è particolarmente utile nei casi più gravi o mal gestibili con la terapia orale: al paziente viene impientata una piccola pompa elettrica che infonde il farmaco lentamente e continuamente, riducendo gli effetti collaterali. In compresse è disponibile a dosaggi di 10 e 25mg (cominciare da 5mg tre volte al dì, fino a raggiungere la dose minima efficace compresa solitamente tra i 30 e gli 80mg/die).
- tossinaUna sostanza dannosa per l'organismo. Può essere di varia n... botulinica: utile nelle spasticità focali, deve essere effettuata da personale esperto.